LA PREVENTION DE L’AEROBIOCONTAMINATION
Le rôle joué par la contamination de l’air dans les complications infectieuses post-opératoire est l’objet d’attitudes très différentes selon les chirurgiens. Certains la redoutent et cette phobie les conduit parfois à des attitudes excessives. D’autres la négligent et se plaisent à exposer qu’ils opèrent fenêtre ouverte. L’aspect provocateur du propos consiste généralement à justifier les carences techniques d’installations insuffisantes, voire inexistantes.
Une anecdote permet d’illustrer ce propos. Dans une clinique chirurgicale située dans un environnement montagneux préservé, des infections post-opératoires survenaient régulièrement. La flore microbienne identifiée ne correspondait pas à l’écologie de la clinique et chacun s’interrogeait sur l’origine de ces contaminations. Situé au dernier étage, avec une vue magnifique sur la haute montagne, le bloc opératoire en été, gardait les fenêtres ouvertes. Une série de prélèvements effectués, à l’époque avec un bio collecteur Joubert, soit 1m3 d’air prélevé, a permis de constater que l’air des salles d’opération était peu contaminé, bien que les fenêtres soient ouvertes. Quelques heures plus tard, une même série réalisée par la fenêtre en tenant l’appareil à l’extérieur du bâtiment mettait en évidence la contamination recherchée, essentiellement d’origine fécale. Cette situation était d’autant plus étrange que l’environnement de cet établissement était parfaitement propre et non pollué.

L’explication est venue quelques temps après, lors d’un nouveau séjour dans un établissement assez proche. A l’évocation de cette histoire curieuse, un infirmier du bloc opératoire, originaire de la région indiquait la présence d’un élevage, entre autres de chevaux, éventuelle source de pollution. De retour sur place, il était en effet constaté que la disposition de la vallée, selon le sens du vent, canalisait inévitablement la pollution d’un grand tas de fumier vers les fenêtres de la clinique située en hauteur à quelques kilomètres.
La fermeture des fenêtres et l’installation d’un traitement d’air ont définitivement réglé le problème. Mais depuis, il m’est difficile d’accepter qu’il soit possible d’opérer sans risque les fenêtres ouvertes.
La contamination microbienne de l’air peut jouer un rôle important lorsque son niveau est très élevé, dans les salles d’opération non ventilées où dans les secteurs de réanimation. En effet, elle résulte de l’activité humaine et se multiplie en fonction du nombre de personnes présentes et de leur agitation. La contamination d’une salle d’opération est toujours plus importante au début de l’intervention parce qu’on a installé le malade, qu’on l’a intubé, installé les champs opératoires, les tables d’instruments et complété le matériel nécessaire, si tout n’était pas correctement organisé au départ.
Ce niveau de pollution régresse rapidement après l’incision car l’agitation est faible. Par contre, les particules contaminées se déposent par sédimentation sur le champ opératoire et les tables d’instruments. D’où la nécessité de les couvrir quand on ne dispose pas d’un traitement d’air performant. Toutes les actions intervenant au cours de l’intervention se traduisent par une augmentation de la pollution de l’air, changement de gants du chirurgien, discussions prolongées, introduction tardive de matériel tel qu’amplificateur de brillance.
Dans une salle « ventilée » par un climatiseur mural qui recycle l’air ambiant, il faut ajouter la contamination accumulée au cours des interventions précédentes sur les filtres peu efficaces de l‘appareil, mais véritables mémoire bactériologique. Cette méthode est à proscrire.
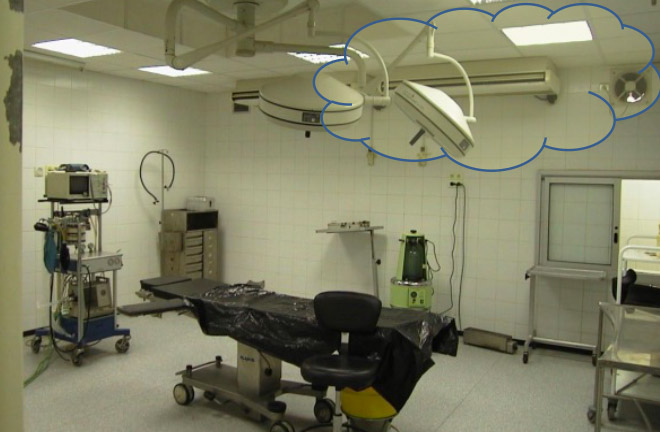
Salle d’opération en Afrique avec ventilateur extérieur et recyclage par split
Ventiler une salle permet de diluer cette contamination pour la maintenir à un niveau où elle ne peut pas être nocive. En effet, elle existera tant que les opérations seront réalisées par des humains possédant une riche écologie microbienne. Dans la chirurgie à haut risque infectieux, il est fait recours, à minima, à une antibiothérapie flash qui permet d’atteindre au cours de l’intervention une concentration tissulaire d’antibiotique qui permet de supporter de faibles niveaux de contamination exogène. Cette méthode efficace ne permet cependant pas de faire n’importe quoi et un système de traitement d’air est indispensable en salle d’opération. Par contre, diluer 100 ou 200 fois par heure le volume d’air qui englobe la table d’opération et les tables d’instruments est une décision qui mérite réflexion. Ces chiffres paraissent énormes et pourtant ils correspondent à la réalité.
En effet, une salle d’opération de chirurgie orthopédique idéale mesurant 7m x 6m avec une hauteur sous plafond de 3m représente un volume de 126 m3. La norme AFNOR NFS 90-351 recommande un traitement d’air avec un débit de 50 volumes/heure, soit 6 300 m3/heure qui vont être diffusés à la verticale de la plaie sur une surface de soufflage de 3m x 3m, soit 9m2. Est ainsi constitué un volume de protection de la table d’opération qui mesure 3mx3m et 3m de haut, soit 27 m3. Le débit de 6 300 m3/heure est donc diffusé dans ce volume qui se trouve ainsi ventilé 233 fois à l’heure, soit une fois toutes les 25 secondes. Est-ce bien indispensable ?
Le CDC d’Atlanta, dont la rigueur et les compétences ne peuvent être mises en cause, recommande un débit de 25 volumes/heure pour les mêmes interventions. Aucune publication à ce jour n’a mis en évidence un différentiel de contamination des plaies opératoires en fonction de l’utilisation de l’un ou l’autre système. Ceci est d’autant plus difficile que d’autres facteurs, comme la préparation cutanée du patient, bien sûr la stérilisation des instruments, mais aussi la technique opératoire, interviennent plus lourdement.

Par contre, les budgets d’installation et plus encore de maintenance sont sensiblement différents. Dans un cas, il faut remplacer deux fois plus de filtres terminaux que dans l’autre. D’où l’attention portée par les industriels aux travaux de l’AFNOR. Dans les pays où la santé exige de multiples investissements, que la réalité budgétaire ne permet pas de couvrir, on peut s’interroger sérieusement sur l’opportunité de telles dépenses.
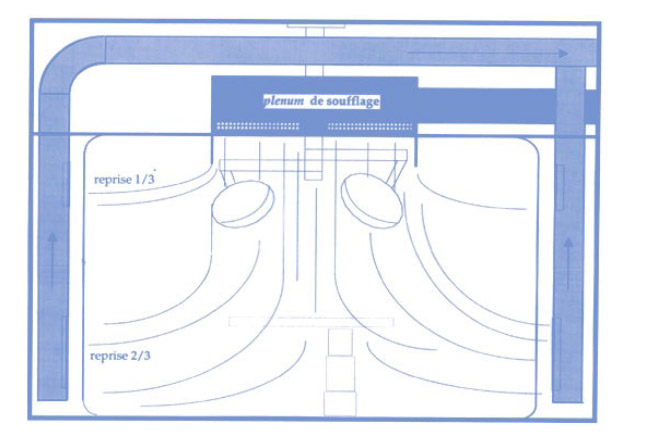
Les systèmes de traitement d’air sont des installations complexes et encombrantes qui nécessitent des hauteurs sous dalle importantes, 4m à 4.50m pour faire circuler les gaines et installer les plénums de soufflage. Ce n’est pas toujours possible et des solutions intermédiaires doivent être mises en place.
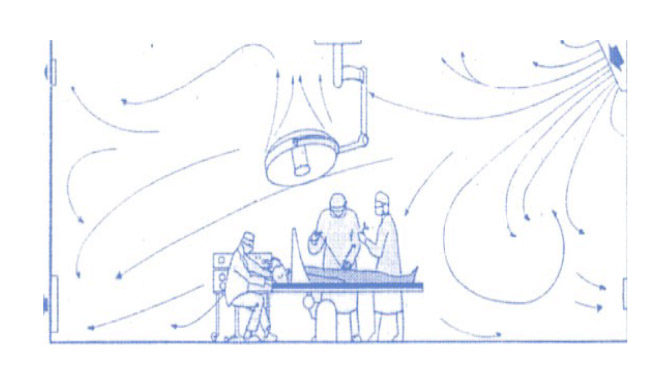
C’est le cas de l’installation ci-dessus où le soufflage est latéral. Dans cette configuration, il est important que la vitesse de l’air ne soit pas trop élevée afin de ne pas créer de fortes turbulences (et de générer un réel inconfort à l’équipe opératoire). Noter que le soufflage est toujours orienté vers les pieds du patient et pas vers la tête pour que la pollution de la zone d’anesthésie ne soit pas pulsée vers le champ opératoire. Il est également préférable de ne pas le positionner au-dessus de la porte pour éviter que des particules venant du couloir soient propulsées vers le champ opératoire lorsqu’une porte est ouverte en cours d’intervention.

Mauvais positionnement de la porte par rapport au soufflage
Dans les années 1980, j’ai présenté ce principe de diffusion d’air à partir des préconisations du Dr Lauffman aux Etats Unis, pour proposer une alternative aux flux laminaires à grande vitesse, tels que la tente de Charnley, qui avaient la préférence des orthopédistes.
Ces installations soufflaient un débit d’air élevé, 400 volumes/heure, à une vitesse excessive de 50 cm/seconde. Excessive car cette vitesse occasionnait des courants ascensionnels qui remontaient vers la plaie après avoir balayé le sol. Ce qui a été facilement démontré à l’aide d’une poire à fumée froide qui permettait de visualiser les flux. Depuis, les flux à grande vitesse ont été abandonnés, mais pas toujours la vitesse excessive, par conséquent, il est vivement conseillé de la contrôler avant de mettre en service une salle d’opération. Elle ne doit pas dépasser 25 cm/seconde
La surpression
Cette notion n’est pas toujours très claire dans les esprits, c’est en réalité très simple :
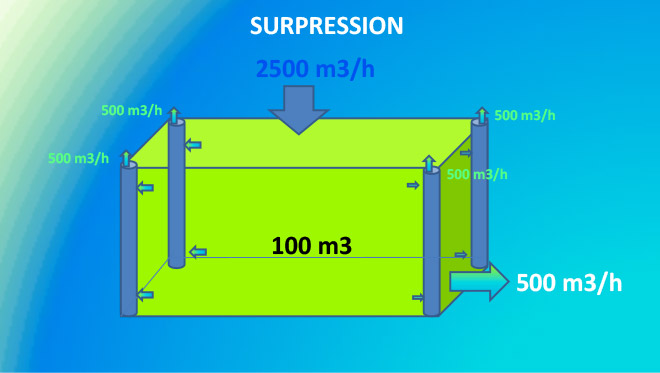
Si on insuffle 2500 m3 d’air dans une salle et que le cumul des reprises représente 2000 m3, la différence de 500m3 maintient la salle en surpression par rapport à son environnement. Ce principe s’applique à l’ensemble du bloc par rapport à l’extérieur.
Cette surpression protège la salle des contaminations aériennes rétrogrades. Mais cette situation est fragile en raison de différents aléas techniques, c’est pourquoi elle doit être vérifiée chaque jour avant le début du programme opératoire. Des indicateurs selon le modèle ci-dessous ou des affichages électroniques permettent de la contrôler facilement. Il est fréquent qu’apparaisse une anomalie, en particulier à cause d’une mauvaise maintenance. Dans les cas où des complications infectieuses post opératoires nécessitaient une enquête, les investigations menées au bloc opératoire mettaient fréquemment en évidence un défaut de surpression des salles d’opération. Ceci ne constituait pas l’explication unique du phénomène étudié, mais participait au faisceau d’indices qui se conjuguaient pour faire apparaître un risque avéré.

La pollution par aérobiocontamination et la conception des blocs opératoires ont des liens directs car l’organisation des circuits et des accès va faciliter ou non la circulation des pollutions. La contamination microbienne de l’air se déplace très facilement et s’enrichit à toutes les occasions. Elle ne constitue pas un problème si les mesures nécessaires et suffisantes sont maintenues. Dans le cas contraire, elles peuvent présenter un risque réel.
Aérobiocontamination et conception du bloc opératoire
Comme il a déjà été souligné, l’aérobiocontamination est directement liée à l’activité humaine et par conséquent à l’organisation générale du bloc opératoire. C’est pourquoi elle ne peut être dissociée de la notion de circuits. Lors de la réalisation de la première clinique conçue, avec l’accord de l’Administration, en l’absence de double couloir propre/sale, des conditions précises avaient été négociées pour faire accepter cette entorse aux principes longuement appliqués dans la conception des blocs opératoires. Cette clinique est à Boulogne sur Mer, la clinique de la Côte d’Opale, et la négociation s’était déroulée sous l’autorité vigilante du Médecin Directeur de la DRASS du Nord Pas de Calais. C’était à la fin des années 80.
Depuis, cette petite révolution est entrée dans les mœurs et bien peu en connaissent l’origine. Mais ce qui est plus gênant, c’est que les principes durement négociés à l’époque sont tout aussi méconnus. C’est regrettable car les différentes DRASS de France ont peu à peu repris cet exemple à leur compte sans exiger ce qui avait représenté, dans le Nord Pas de Calais, autant de conditions sine qua non à la mise en œuvre de cette organisation qui, il est vrai, a des conséquences dont il faut tenir compte.
1- Concentration des flux
La suppression du couloir sale ramène dans l’unique circulation centrale du bloc opératoire, l’activité qui se déroulait auparavant à l’arrière des salles d’opération. Cela représente des allées et venues supplémentaires et des risques de pollution si le conditionnement des charges sales n’est pas correctement réalisé, particulièrement lors des interventions septiques.
A cela correspondent des flux de chariots et de personnel qui imposent d’élargir le couloir central, qui ne doit en aucun cas être inférieur à 3 m et plus, selon le nombre de salles et l’organisation des liaisons avec les secteurs logistiques du bloc opératoire.
2 - Concentration des pollutions
Chaque individu dégage de manière continue 3.10.8 squames cutanées par jour, d’origine périnéale notamment, ce phénomène étant accru par l’abrasion des vêtements et les déplacements. Autant dire que dans un couloir, toutes les conditions sont requises pour assurer une pollution significative. S’ajoute la pollution oropharyngée, d’autant plus forte que le masque est plus ou moins bien porté. Plus le bloc est important plus le nombre de personnels, de médecins et de patients l’est aussi. En conséquence, un bloc opératoire de 20 salles d’opération concentre dans ce couloir une pollution microbienne significative dont chacun pourrait mesurer l’importance en pratiquant, à l’occasion, des prélèvements itératifs de l’air à l’aide d’un bio collecteur.
La première obligation retenue par la DRASS du Nord Pas de Calais était de ventiler ce couloir unique avec un apport minimum d’air propre (ISO 8) de 10 volumes/heure pour diluer la pollution d’origine humaine. Force est de constater que dans de nombreux projets réalisés depuis, l’économie de surface représentée par la suppression du couloir sale a été prise en compte, mais pas le débit d’air correspondant à la dilution de la pollution concentrée dans le couloir unique. Prendre le bénéfice et rejeter la contrainte conduit à un accroissement du risque de pollution des salles d’opération.
3 - De la suppression des sas des salles d’opération
Non contents d’économiser de la surface avec la suppression d’un couloir, certains concepteurs de bloc opératoire sont allés plus loin en supprimant également le sas d’accès, généralement sous prétexte qu’il n’était plus utilisé pour la pré-anesthésie. Ceci est exact et la surveillance du patient, au minimum prémédiqué, dans une zone de la SSPI constitue une mesure de sécurité salutaire par rapport à son isolement dans un sas plus ou moins surveillé. Par contre, la suppression des sas entraîne d’autres conséquences, directement liées à la pollution du couloir central évoquée ci-dessus.
Synthèse
Le traitement de l’air au bloc opératoire doit être conçu comme un ensemble cohérent. Il ne concerne pas uniquement les salles d’opération mais tout autant les circulations, la SSPI, les locaux de stockage. Un gradient de pression du plus propre vers le sas d’accès au bloc opératoire doit rendre impossible la contamination de l’atmosphère du bloc opératoire par des pollutions extérieures. Des zones doivent être organisées et protégées par des portes qui restent fermées. C’est le cas par exemple pour la zone où est réalisée la chirurgie de classe 1, qui doit être maintenue en surpression par rapport au reste du bloc. La SSPI doit être ventilée avec un apport abondant d’air neuf (15 VH) dans le but de diluer les gaz d’anesthésie exhalés par le patient en phase de réveil.
Les principes sont simples mais la réalité technique est plus complexe. Elle conduit parfois à introduire des armoires de recyclage à l’intérieur du bloc opératoire en raison des difficultés de passage des gaines de ventilation vers les installations en terrasse ou par simple souci d’économie. On ne peut méconnaître les impératifs économiques mais cette contrainte ne doit pas d’avantage conduire à des installations potentiellement polluantes. Ces armoires nécessitent une maintenance régulière, notamment pour changer les filtres chargés de poussières. Si une armoire est placée dans une salle d’opération ou à proximité immédiate, on imagine aisément les conséquences. Cette situation est à éviter dans toute la mesure du possible et dans le cas contraire, une procédure précise doit déterminer les conditions d’intervention du technicien et les mesures d’hygiène indispensables.
Les techniciens pratiquent parfois une forme de terrorisme intellectuel pour imposer les solutions qui leur semblent les meilleures. ils connaissent leur métier, mais pas les contraintes du fonctionnement du bloc opératoire. Dans tous les cas, la discussion nécessaire entre utilisateurs et ingénieurs doit s’appuyer sur le bon sens et garder à l’esprit les contraintes et les risques inhérents aux systèmes installés. Les techniciens partiront, pas les utilisateurs du bloc, ils ne doivent pas subir longuement des installations inadaptées. Il est préférable de dépenser moins dans les salles d’opération pour financer une installation globale, cohérente et réellement adaptées aux besoins.
Les précédents articles de cette série sont accessibles ci-dessous :
Lire l’article 4, publié le 19/04/2016
Lire l’article 3, publié le 11/04/2016
Lire l’article 2, publié le 04/04/2016
Lire l’article 1, publié le 28/03/2016
Eléments de bibliographie, pour la plupart accessibles sur Internet
- Site hospihub.com : La stérilisation des dispositifs médicaux dans les hôpitaux du Maghreb
- « Hygiène et qualité hospitalières » Editions Hermann – Paris 1996 – Breack Patrick
- Collection les guides du BTEC Guide de pratique Annie Laberge Université Laval Québec : les infections de sites chirurgicaux –associées à un implant en orthopédie : les connaitre, les reconnaitre et les prévenir.
- Guide des bonnes pratiques au bloc opératoire. Services de santé et médecine universitaire du Québec
- Les soins infirmiers péri opératoires. Lignes directrices pour les activités des infirmières en salle d’opération. Ordre des infirmières et infirmiers du Québec
- Guideline for prevention of surgical infection 1999 Alicia J Mangram- Teresa C Horan- Michele L Pearson National Center for infectious disease – Center for disease control and prevention (CDC) Public health service
- Room ventilation system American society of anesthesiologists Kamal Maheshwari
- Dispensation des médicaments Evaluation des erreurs à différentes étapes du processus Meier Béatrice Genève
- Guide- Outil de sécurisation et d’auto évaluation de l’administration des médicaments HAS France
- Guide- La sécurité des patients, mettre en œuvre la gestion des risques associés aux soins en établissement de santé HAS France
- Les accidents hospitaliers du risque à la prévention Margot Phaneuf, Chantal Gadbois Infiressources mai 2009 Québec
- Solidarité Santé Enquête sur les évènements indésirables associés aux soins dans les établissements de santé n°17 – 2010
- ANSM Agence nationale de sécurité du médicament et des produits de santé France
- Règles de bonne utilisation des antiseptiques Centre hospitalier d’Hyères – Service d’Hygiène 2012
- Guide OMS L’eau, l’assainissement et l’hygiène dans les établissements de soins de santé
- Guide des bonnes pratiques de l’antisepsie chez l’enfant SFHH – 2007
- Guide OMS Ventilation naturelle et lutte contre les infections en milieu de soins
- Guide OMS Gestion des déchets produits par les injections au niveau des districts

Ajouter un commentaire